Az onychomycosis a leggyakoribb körömbetegség. 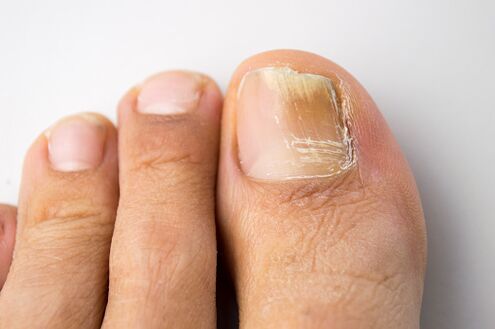 Megállapítást nyert, hogy a körömlemezek elváltozásainak 50%-a gombás fertőzéssel jár. Az Oroszországban és külföldön végzett epidemiológiai vizsgálatok az onychomycosis magas előfordulási gyakoriságát mutatták ki, amely az általános populációban 2-13% volt. Az onychomycosis kialakulásának kockázata az idősebb betegeknél a legmagasabb. Például 70 év felettieknél a láb onychomycosisának előfordulása 50% vagy magasabb lehet. Úgy gondolják, hogy ezt elősegíti a körömlemezek lassú növekedése, az idősek perifériás és fő keringésének zavarai. Az onychomycosis magas előfordulási gyakorisága immunhiányos betegeknél (beleértve az AIDS-betegeket is) és diabetes mellitusban szenvedő betegeknél is kimutatható.
Megállapítást nyert, hogy a körömlemezek elváltozásainak 50%-a gombás fertőzéssel jár. Az Oroszországban és külföldön végzett epidemiológiai vizsgálatok az onychomycosis magas előfordulási gyakoriságát mutatták ki, amely az általános populációban 2-13% volt. Az onychomycosis kialakulásának kockázata az idősebb betegeknél a legmagasabb. Például 70 év felettieknél a láb onychomycosisának előfordulása 50% vagy magasabb lehet. Úgy gondolják, hogy ezt elősegíti a körömlemezek lassú növekedése, az idősek perifériás és fő keringésének zavarai. Az onychomycosis magas előfordulási gyakorisága immunhiányos betegeknél (beleértve az AIDS-betegeket is) és diabetes mellitusban szenvedő betegeknél is kimutatható.
A betegek és egyes orvosok gyakran kizárólag esztétikai problémának tekintik az onychomycosis-t. Ez azonban egy súlyos betegség, amely krónikusan fordul elő, és immunhiány vagy endokrin betegségek dekompenzációja esetén a bőr és függelékei széles körben elterjedt mycosisának kialakulását okozhatja. Az onychomycosis gyakran súlyos szövődmények kialakulásával jár együtt, mint például a diabéteszes láb, a végtagok krónikus erysipelája, lymphostasis és elefántiasis. Citosztatikus vagy immunszuppresszív kezelésben részesülő betegeknél a betegség invazív mikózisok kialakulását okozhatja. Ezért szükséges az onychomycosis kezelése, és azt időben el kell végezni.
Néhány évtizeddel ezelőtt az onychomycosis kezelése munkaigényes, hosszadalmas és kilátástalan volt. A bőr és függelékeinek gombás betegségeinek kezelésére használt gyógyszereket alacsony hatékonyság és magas toxicitás jellemezte. A pozitív eredmény eléréséhez hosszú távú kezelésre vagy a gyógyszerek adagjának emelésére volt szükség, ami gyakran súlyos szövődményekkel járt. Egyes kezelések potenciálisan életveszélyesek voltak a betegek számára. Például a röntgenterápia, a tallium és a higany használata bőrrák, agyi és belső szervek betegségeinek kialakulásához vezetett a betegeknél.
A rendkívül hatékony és alacsony toxikus antimikotikumok megjelenése nagymértékben megkönnyítette a bőr és a függelékek gombás betegségeinek kezelését. Az új antimikotikumok alkalmazásának eredményei azonban nem voltak kielégítőek. Ellenőrzött klinikai vizsgálatok kimutatták, hogy a szisztémás antimikotikumok hatékonysága a kezelés után 40-80%, 5 év után pedig 14-50%. Ugyanakkor az onychomycosis terápiájának hatékonysága növekszik komplex kezelési módszerek alkalmazásával, amelyek magukban foglalják a patogenezist befolyásoló etiotróp gyógyszerek és szerek alkalmazását. Az európai országokban végzett klinikai vizsgálatok eredményeként azt is megállapították, hogy az onychomycosis kezelésének hatékonysága átlagosan 15%-kal növelhető szisztémás gombaellenes szerek és amorolfin tartalmú gombaellenes lakk együttes alkalmazásával.
Kezelés
Az onychomycosis kezelésére olyan gyógyszereket használnak, amelyek kémiai összetételében, hatásmechanizmusában, farmakokinetikájában és gombaellenes hatás spektrumában különböznek. Közös tulajdonságuk a kórokozó gombákra gyakorolt specifikus hatás. Ebbe a csoportba tartoznak az azolok (itrakonazol, flukonazol, ketokonazol), allilaminok (terbinafin, naftifin), grizeofulvin, amorolfin, ciklopirox. Az onychomycosis kezelésére szisztémás gyógyszereket használnak, amelyek az azolcsoporthoz tartoznak - itrakonazol, flukonazol, valamint az allil-amin csoporthoz - terbinafin. A griseofulvint és a ketokonazolt jelenleg nem írják fel onychomycosis kezelésére az alacsony hatékonyság és a nemkívánatos események magas kockázata miatt. Az amorolfint és ciklopiroxot tartalmazó lakkokat és oldatokat külső szerként használják onychomycosis kezelésére.
Allil-aminok szintetikus gombaellenes szerek. Az allilaminok elsősorban a dermatomycetákra hatnak, míg gombaölő hatásuk van. Hatásmechanizmusuk a szkvalén-epoxidáz enzim gátlása, amely részt vesz az ergoszterol szintézisében, a dermatomyceták sejtmembránjának fő szerkezeti összetevője. Az allil-aminok közé tartozik a terbinafin és a naftifin.
Az allilaminok a legtöbb dermatomycete (Epidermophyton spp., Trichophyton spp., Microsporum spp., Malassezia spp.), a kromomikózis kórokozója és néhány más gomba ellen hatásosak.
A terbinafin szájon át történő alkalmazására vonatkozó javallatok az onychomycosis, a bőr dermatomycosisának gyakori formái, a fejbőr mycosisa, a chromomycosis. A terbinafin és a naftifin külső alkalmazására vonatkozó javallatok közé tartoznak a mycosisok, a pityriasis versicolor és a bőr candidiasis okozta korlátozott bőrelváltozások. A terbinafin magas biológiai hozzáférhetőséggel rendelkezik, és a táplálékfelvételtől függetlenül jól felszívódik a gyomor-bél traktusból. Magas koncentrációban a gyógyszer felhalmozódik a bőr szarurétegében, a körömlemezekben, a hajban, és kiválasztódik a verejték- és faggyúmirigyek váladékával. A terbinafin felszívódása helyi alkalmazás esetén kevesebb, mint 5%, naftifin - 4-6%. A terbinafin és a naftifin koncentrációja a bőrben és függelékeiben jelentősen meghaladja a dermatomycosis fő kórokozóinak MIC-értékét. A terbinafin adagolási rendjének korrekciója válhat szükségessé, ha mikroszomális májenzim-induktorokkal (rifampicin) vagy mikroszomális májenzim-gátlókkal (cimetidin) kombinálják, mivel az előbbiek növelik a clearance-ét, az utóbbiak csökkentik.
Számos ellenőrzött multicentrikus összehasonlító klinikai vizsgálat eredményeként azt találták, hogy a terbinafin a leghatékonyabb gombaellenes szer az onychomycosis kezelésében.
Terbinafin széles körben elterjedt bőrelváltozások, onychomycosis, chromomycosis esetén alkalmazzák, ilyen esetekben a terbinafint szájon át írják fel. A terbinafin a választott gyógyszer az onychomycosis kezelésében, mivel ez a leghatékonyabb az onychomycosis fő kórokozói - dermatomycetes - ellen. Az allilaminok alkalmazásának ellenjavallata az allil-amin csoportba tartozó gyógyszerekkel szembeni allergiás reakciók, terhesség, szoptatás, 2 év alatti életkor, májkárosodással járó májbetegségek (emelkedett transzaminázok).
Azolok - a szintetikus antimikotikumok legnagyobb csoportja. 1984-ben vezették be a gyakorlatba az azolcsoport első szisztémás gombaellenes gyógyszerét, a ketokonazolt, 1990-ben a flukonazolt, 1992-ben pedig az itrakonazolt.
A szisztémás gyógyszerként használt azolok túlnyomórészt fungisztatikus hatással rendelkeznek. Az azolok fontos előnye más gyógyszerekkel szemben a gombaellenes hatás széles spektruma. Az itrakonazol in vitro aktív az onychomycosis legtöbb kórokozója ellen - dermatomycetes (Epidermophyton spp., Trichophyton spp., Microsporum spp.), Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae stb.), Aspergillus spp., Fusarium spp., S. Shenckii stb. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae stb.), de nem érinti az Aspergillus spp., Scopulariopsis spp., Scedosporium spp.
A különböző azolok farmakokinetikája eltérő. A flukonazol (90%) jól felszívódik a gyomor-bél traktusból. Az itrakonazol jó felszívódásához normál szintű savasság szükséges. Ha az ilyen gyógyszereket szedő betegnek alacsony a savassága, csökken a felszívódásuk, és ennek következtében csökken a biohasznosulásuk. Az itrakonazol oldat felszívódása nagyobb, mint az itrakonazol kapszuláé. Az itrakonazol kapszulát étkezés közben kell bevenni, az itrakonazol oldatot pedig éhgyomorra.
Az itrakonazol a májban metabolizálódik, és a gyomor-bél traktuson keresztül választódik ki a szervezetből. Kis mennyiségben a faggyú- és verejtékmirigyek is kiválasztják. A flukonazol részben metabolizálódik, és főként változatlan formában ürül ki a vesén keresztül (80%).
Az itrakonazol számos gyógyszerrel kölcsönhatásba lép. A ketokonazol és az itrakonazol biohasznosulása csökken antacidok, antikolinerg szerek, H2-blokkolók, protonpumpa-gátlók és didanozin szedésekor. Az itrakonazol a citokróm P450 izoenzimek aktív inhibitora, és számos gyógyszer metabolizmusát megváltoztathatja. A flukonazol kisebb mértékben befolyásolja a gyógyszeranyagcserét. Elfogadhatatlan az azolokat terfenadinnal, asztemizollal, ciszapriddal, kinidinnel együtt szedni, mivel halálos kamrai aritmiák alakulhatnak ki. Az azolok és az orális antidiabetikumok egyidejű alkalmazása megköveteli a vércukorszint folyamatos ellenőrzését, mivel hipoglikémia alakulhat ki. A kumarin és az azolok csoportjába tartozó indirekt antikoagulánsok szedését hypocoagulation és vérzés kísérheti; ezért a vérzéscsillapítás szabályozása szükséges. Az itrakonazol növelheti a ciklosporin és a digoxin, valamint a flukonazol - teofillin koncentrációját a vérben, és toxikus hatást válthat ki. Dózismódosításra és a vérben a gyógyszerkoncentráció állandó ellenőrzésére van szükség. Az itrakonazol és lovasztatin, szimvasztatin, rifampicin, izoniazid, karbamazepin, cimetidin, klaritromicin, eritromicin együttes alkalmazása ellenjavallt. A flukonazolt nem szabad izoniaziddal és terfenadinnal együtt alkalmazni.
Itrakonazol dermatomycosis (lábgomba, trichophytosis, microsporia), pityriasis versicolor, bőr, körmök és nyálkahártyák candidiasisa, nyelőcső, vulvovaginális candidiasis, cryptococcosis, aspergillosis, phaeohyphomycosis, sporomicosis megelőzésére, myeseses myosesis, sporotrichosis megelőzésére, AIDS-ben.
Flukonazol generalizált candidiasis, az invazív candidiasis valamennyi formája, beleértve az immunhiányos betegeket, a genitális candidiasis, a bőr, annak függelékei és a nyálkahártyák candidiasisának kezelésére használják. A közelmúltban biztonságossága és jó tolerálhatósága miatt a flukonazolt egyre gyakrabban alkalmazzák olyan dermatomycosisban szenvedő betegek kezelésére, akik mind a bőrt, mind annak függelékeit (köröm és haj) károsítják.
Amorolfin az onychomycosis kezelésére használt lakk részét képezi. Az amorolfin hatásmechanizmusa, hogy megzavarja az ergoszterol szintézisét, amely a gomba sejtmembránjának fő összetevője. Fungisztatikus és gombaölő hatása van. Széles hatásspektrummal rendelkezik. Az amorolfin koncentrációja a körömlemezben 7 napig jelentősen meghaladja a dermatomycosis fő kórokozóinak MIC-értékét. Ezért a gyógyszert legfeljebb heti 1-2 alkalommal lehet alkalmazni, ami gazdaságilag jövedelmezővé teszi a használatát. Ellenjavallatok: allergiás reakciók amorolfinre, csecsemők és kisgyermekek. A monoterápiás lakkot akkor írják elő, ha legfeljebb 1-3 körömlemez érintett, és a disztális végtől számított terület legfeljebb 1/2-e érintett. Az amorolfin szisztémás gombaellenes szerekkel kombinálva is alkalmazható a szélesebb köröm károsodására.
Ciklopirox fungisztatikus hatása van. Aktív dermatomycetes, élesztőszerű és fonalas gombák, penészgombák, valamint egyes Gram-negatív és Gram-pozitív baktériumok ellen. A ciklopiroxot (lakkot) monoterápiaként alkalmazzák, ha legfeljebb 1-3 körömlemezt érintenek a disztális végtől számított terület legfeljebb 1/2-e. A Ciclopirox szisztémás gombaellenes szerekkel kombinálva is alkalmazható a szélesebb körömkárosodás érdekében. Ellenjavallatok: allergiás reakciók ciklopiroxra, csecsemő- és kisgyermekkor, terhesség és szoptatás.
A szisztémás gombaellenes gyógyszerek felírásakor javasolt laboratóriumi vizsgálatok listája.
- Klinikai vérvizsgálat.
- Általános vizelet elemzés.
- Biokémiai vérvizsgálat (ALT, AST, bilirubin, kreatinin).
- A hasi szervek és a vesék ultrahangja (előnyös).
- Terhességi teszt (előnyös).
Alapbetegségek kezelése. Az antimikotikumok alkalmazásának hatékonysága növekszik az onychomycosis kialakulásához hozzájáruló kóros állapotok korrekciójával. Az antimikotikus terápia megkezdése előtt szomatikus, endokrin, neurológiai betegségekben, valamint a végtagok keringési zavaraiban szenvedő betegeknél vizsgálatot kell végezni a dermatomycosis kialakulásához hozzájáruló fő tünetegyüttes azonosítására. A patogenetikai terápia fő célja tehát a végtagok disztális részének mikrokeringésének javítása, a végtagok vénás kiáramlása, a pajzsmirigy-stimuláló hormonok szintjének normalizálása pajzsmirigy-betegeknél, a szénhidrát-anyagcsere cukorbetegeknél stb. Sok éves kutatás eredményeként megállapították, hogy a dermatomyosis kialakulásának egyik fő oka a betegség kialakulásának oka. hipofízis-hipotalamusz-ivarmirigy rendszer. Ez keringési zavarokhoz vezet a disztális végtagokban, mikrokeringési zavarokhoz és perifériás beidegződéshez. Ezen rendellenességek korrigálását célzó intézkedések közé tartozik az akupunktúra, az agy szubkortikális központjainak transzkraniális elektromos stimulációja, valamint a szimpatikus és paraszimpatikus vegetatív idegrendszer működését korrigáló gyógyszerek felírása. Mindez lehetővé teszi a gyorsabb klinikai hatás elérését a dermatomycosis kezelésében. Az alapbetegségben szenvedő dermatomycosisban szenvedő betegek patogenetikai terápiáját célszerű az etiotróp kezelés megkezdése előtt előírni, és azt a gombaellenes szerek szedésének teljes időtartama alatt folytatni.
Tüneti terápia A dermatomycosis, amely a betegek szubjektív panaszainak és a betegség objektív megnyilvánulásainak csökkentését célozza, nem helyettesítheti az etiotrop terápiát. A gombaellenes szerekkel kombinált alkalmazása azonban lehetővé teszi a betegek állapotának gyors javítását, a kellemetlen érzés csökkentését és a kozmetikai hibák kiküszöbölését. Az onychomycosis esetében a betegek legnagyobb aggodalmát a deformált, jelentősen megvastagodott (hipertrófiás) körömlemezek okozzák - onychogryphosis. Ennek az állapotnak a javítására hardveres pedikűrt alkalmaznak. Egy fogászati turbinára emlékeztető eszközzel rövid időn belül mechanikusan eltávolítják a köröm megváltozott területeit, hiperkeratotikus területeket, a bőrről kialakuló kanos tömegeket, bőrkeményedéseket. Ebben az esetben nincs sérülés a körömmátrixon, és a beteg a beavatkozás után is működőképes marad.
A köröm korlátozott károsodására (legfeljebb 3 körömlemez és a disztális széltől számított terület legfeljebb 1/2-e) helyi készítményeket használnak. Javasoljuk, hogy a kezelést a körömlemez érintett területének hardveres pedikűrrel vagy keratolitikus szerekkel történő tisztításával kezdje. Ezután gombaellenes szereket alkalmaznak az érintett körömlemezre. Hetente 1-2 alkalommal ciklopiroxot tartalmazó amorolfin oldatot alkalmazunk a körömlemezre. A lakk felhordása előtt nem kell először megtisztítania a körömlemezt a készítmény korábbi rétegeitől. A lakkot naponta alkalmazzák, amíg az egészséges körömlemez teljesen meg nem nő. A 7. napon a körömlemezt bármilyen kozmetikai körömlakklemosóval megtisztítjuk. A szakirodalomban egymásnak ellentmondó jelentések vannak ennek a kezelési módszernek a hatékonyságáról. A betegek gyógyulásának százalékos aránya 5-9 és 50% között van.
Az ujjak körömlemezeinek széles körű károsodása esetén a kezelési intézkedések komplexumának tartalmaznia kell szisztémás antimikotikum felírását, a körmök tisztítását és gombaellenes gyógyszerekkel történő külső terápiát. Az újbóli fertőzés megelőzése érdekében szükséges a páciens kesztyűjének kezelése és a személyes higiéniai cikkek (törlőkendők, törölközők, körömreszelők, reszelők és kaparók bőr- és körömkezeléshez) fertőtlenítése.
Bármilyen lokalizációjú onychomycosis kezelésére választott gyógyszer a terbinafin. Felnőtteknek és 10 kg-nál nagyobb testtömegű gyermekeknek napi 250 mg-ot írnak fel 6 hétig. A 2 évesnél idősebb, 20 kg-nál kisebb testtömegű gyermekeknek napi 67,5 mg/ttkg terbinafint írnak fel, 20-40 kg - 125 mg/ttkg/nap 6 hétig. A tartalék gyógyszerek itrakonazolt és flukonazolt tartalmazó termékek. Az itrakonazolt két adagolási rendben alkalmazzák: napi 200 mg 3 hónapon keresztül vagy 200 mg naponta kétszer 7 napon keresztül a kezelés kezdetétől számított első és ötödik héten. Az itrakonazolt nem írják fel gyermekek onychomycosisának kezelésére. A flukonazolt hetente egyszer 150 mg-os adagban kell bevenni 3-6 hónapig.
A komplex terápia végrehajtása, amely szisztémás antimikotikum bevételéből, körömtisztításból, gombaellenes szerek helyi alkalmazásából, valamint járványellenes intézkedésekből áll, magas hatékonyságot biztosít a láb onychomycosisának gyógyításában. A terbinafint felnőtteknek és 10 kg-nál nagyobb testtömegű gyermekeknek írják fel napi 250 mg-mal 12 hétig vagy tovább. A 2 évesnél idősebb, 20 kg-nál kisebb testtömegű gyermekek számára a gyógyszert napi 67,5 mg/kg, 20-40 kg - 125 mg/kg/nap arányban írják fel 12 hétig. A flukonazolt hetente egyszer 150-300 mg-os adagban javasolt alkalmazni 6-12 hónapig. Az itrakonazolt két adagolási rendben alkalmazzák: 200 mg naponta 3 hónapig vagy 200 mg naponta kétszer 7 napon keresztül az első, az ötödik és a kilencedik héten. Ha a nagylábujjak érintettek, a 4. pulzusterápiás kúrát a terápia kezdetétől számított tizenharmadik héten javasolt elvégezni. Az itrakonazolt nem alkalmazzák gyermekek onychomycosisának kezelésére.
Az onychomycosis mikológiai gyógyításának kritériumai a körömlemez mikroszkópos és kulturális vizsgálatának negatív eredményei. Itrakonazol és terbinafin kezelés után az egészséges körömlemezek nem nőnek vissza teljesen, így a teljes klinikai gyógyulás csak 2-4 hónappal a gombaellenes szerek szedésének befejezése után figyelhető meg.
















